- 1. Emakakaelavähi ülemaailmne koormus ja sõeluuringute väljakutsed
Emakakaelavähk on endiselt suur ülemaailmne rahvatervise probleem, hoolimata sellest, et seda on suures osas võimalik ennetada tõhusa sõeluuringu ja varajase sekkumise abil. Maailma Terviseorganisatsiooni (WHO) andmetel registreeriti 2022. aastal maailmas hinnanguliselt 662 000 uut juhtu ja 349 000 surmajuhtumit, mis asetab selle naiste seas neljandaks levinuimaks vähiks ja neljandaks peamiseks vähiga seotud suremuse põhjuseks. Haiguskoormus on ebaproportsionaalselt koondunud madala ja keskmise sissetulekuga riikidesse, kus esinemissagedus ja suremus on oluliselt kõrgemad kui kõrge sissetulekuga riikides. Need on peamiselt tingitud kvaliteetsete sõeluuringuprogrammide ning vähieelsete kahjustuste tõhusa avastamise ja ravi puudumisest, mida süvendavad veel:
-Puuduv või nõrk sõeluuringute infrastruktuurLigipääsetavate ja kvaliteetsete sõeluuringute teenuste puudumine.
-RessursipiirangudPiiratud laboritaristu, külmaahela logistika ja usaldusväärne elektrivarustus.
-TööjõupuudusKoolitatud labori- ja kliinilise personali puudus.
-Viivitused ja järelmeetmete puudumineProovide võtmise ja tulemuste kättesaadavuse vaheline viivitus, mis põhjustab kliinilise ravi viivitusi või patsientide järelkontrolli katkemist [1].
2. Emakakaela kartsinogeneesi etioloogia ja molekulaarne alus
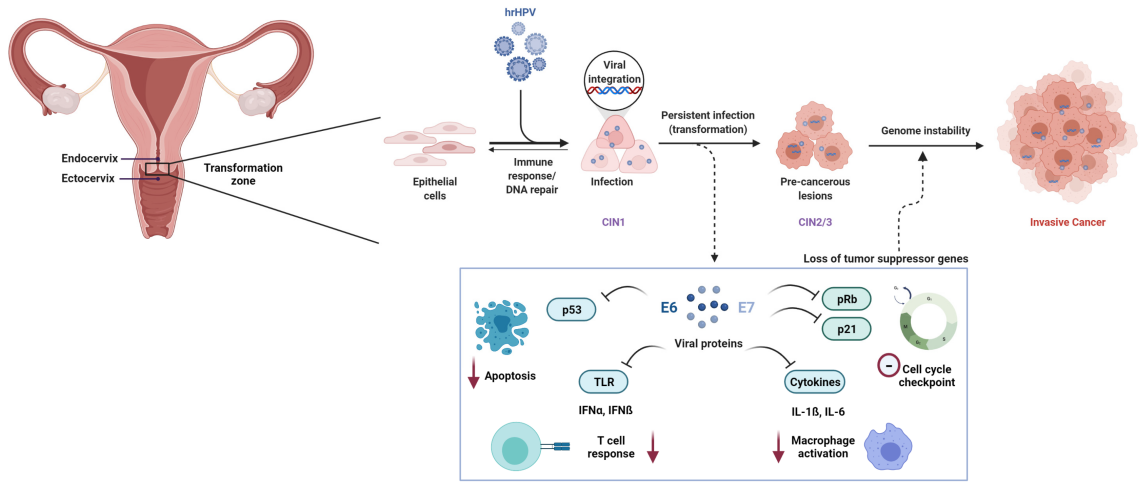
Püsiv infektsioon kõrge riskiga inimese papilloomiviirusega (HR-HPV) on emakakaelavähi vajalik põhjus. Rohkem kui 200 tuvastatud HPV genotüübi hulgas on vähemalt12 tüüpion Rahvusvaheline Vähiuuringute Agentuur (IARC) liigitanud kantserogeenseteks (1. rühm).

Molekulaarsel tasandil on HPV-vahendatud kartsinogeneesi peamine põhjus viiruslikud onkoproteiinid E6 ja E7. E6 soodustab kasvaja supressorvalgu p53 lagundamist, samas kui E7 inaktiveerib funktsionaalselt retinoblastoomi valku (Rb), mille tulemuseks on rakutsükli düsregulatsioon ja pahaloomuline transformatsioon.
3.WHO soovitatud sõeluuringu strateegiad
Maailma Terviseorganisatsioon soovitab HPV nukleiinhappe testimist (NAT) emakakaelavähi ennetamise eelistatud peamise sõeluuringu meetodina.
Üldpopulatsioon:HPV DNA-l või mRNA-l põhinevad NAT-id
HIV-positiivsed naised:HPV DNA-põhised NAT-id
Sõelumisintervallid:
30–65-aastased naised: iga 5–10 aasta järel
HIV-positiivsed naised: iga 3–5 aasta järel
Võrreldes tsütoloogial põhinevate meetoditega näitab HPV testiminesuurem tundlikkusja pakubparem negatiivne ennustusväärtus, võimaldades pikemaid ja kulutõhusamaid sõeluuringute intervalle.
4.WHO HPV sõeluuringute tooteprofiil
WHO on välja töötanudSihttoote profiil (TPP)HPV sõeluuringute testide jaoks, mis on mõeldud kasutamiseks detsentraliseeritud ja piiratud ressurssidega keskkondades.[1]
Peamised omadused on järgmised:
- Ühilduvus ise kogutud proovidega
- Mitme kõrge riskiga HPV genotüübi (≥12 tüüpi) tuvastamine
- Kasutamine laboris väljaõppeta personali poolt
- Tulemused on saadaval ühe kliinilise vastuvõtu jooksul
Need kriteeriumid toetavad kohapealset testimist ja „sõeluuringu ja ravi“ strateegiaid.
5.Täisautomaatne kõrge riskiga HPV tuvastamise platvorm
Macro & Micro-Testi AIO800 süsteem pakubtäielikult automatiseeritud proovist vastuseni töövoognukleiinhapete ekstraheerimise, amplifikatsiooni ja tuvastamise integreerimine kooskõlas WHO soovitatud sõeluuringute strateegiatega.

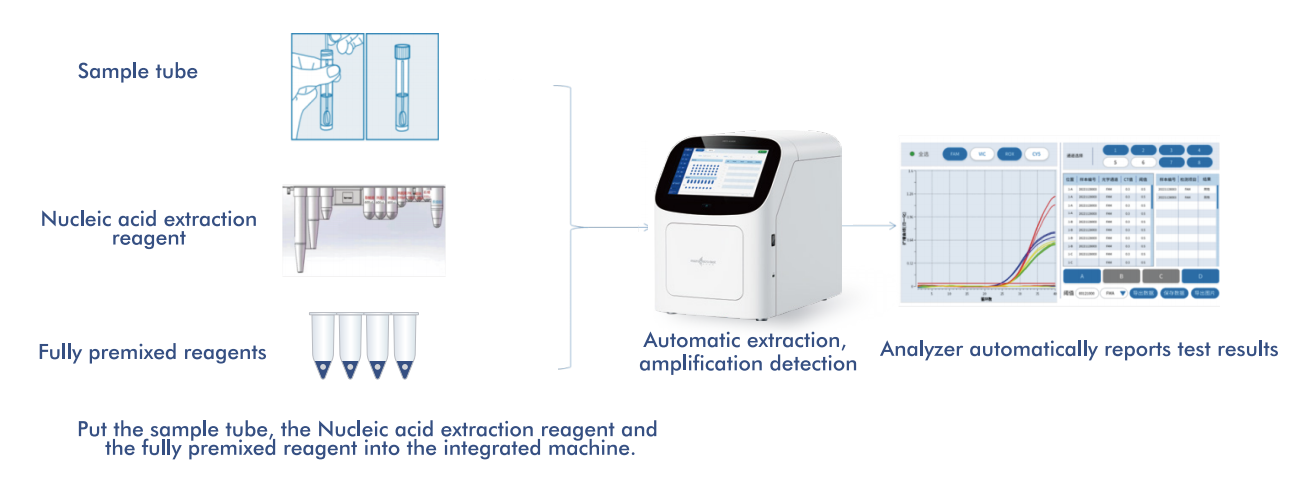
5.1 Automatiseeritud proovist vastuseni jõudmise töövoog
Platvorm integreerib nukleiinhapete ekstraheerimise, amplifikatsiooni ja tuvastamise ühte suletud süsteemi, mis nõuab minimaalset operaatori sekkumist. See disain:
- -Vähendab sõltuvust spetsialiseeritud laboripersonalist
- -Minimeerib protsessi varieeruvust ja saastumisriski
- -Võimaldab juurutamist detsentraliseeritud tervishoiuasutustes
Samal ajal toetab selle läbilaskevõime rakendamist tsentraliseeritud laborites, hõlbustades ulatuslikke sõeluuringuprogramme.
5.2 Lai genotüüpimise ulatus
Süsteem tuvastab 14 kõrge riskiga HPV tüüpi, sealhulgas kõik 12 IARC poolt klassifitseeritud kantserogeenset tüüpi (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 ja 59), samuti HPV66 ja HPV68.
Oluline on see, et see pakubtüübispetsiifiline genotüüpiminetulemusi, mis võimaldab riskide kitsendamist ja täpsemat kliinilist ravi.
5.3 Analüütiline tundlikkus ja kliinilised tagajärjed
Avastamispiiriga 300 koopiat/ml on süsteem võimeline tuvastama madala tasemega HPV-nakkust, mis aitab kaasa:
- - Kliiniliselt oluliste infektsioonide varasem avastamine
- -Parem negatiivne ennustusväärtus
- -Toetab pikendatud sõelumisintervalle
5.4 Isevalimimise tugi
Platvorm ühildub mõlemagaemakakaela tampooniproovid ja ise kogutud uriiniproovidkooskõlla viimine WHO soovitustega, et kõrvaldada peamised takistused sõeluuringute kasutuselevõtul, sealhulgas:
- - Piiratud juurdepääs tervishoiuasutustele
- -Sotsiokultuurilised piirangud
Postituse aeg: 27. märts 2026
