24. märts 2026 tähistab 31. maailma tuberkuloosipäeva. Maailma Terviseorganisatsioon (WHO) on selle aasta ülemaailmseks teemaks kuulutanud„Jah! Me saame tuberkuloosile lõpu teha!“, rõhutades, et tugev valitsuse juhtimine, püsiv poliitiline pühendumus ja koordineeritud mitut valdkonda hõlmav tegevus on tuberkuloosi (TB) epideemia lõpetamiseks hädavajalikud.

Globaalne edu ja lahendamata väljakutsed
2025. aasta ülemaailmse tuberkuloosiaruande kohaselt saavutas ülemaailmne tuberkuloosi tõrje 2024. aastal olulise verstaposti, kusjuures mõlemadesinemissagedus ja suremus vähenevadesimest korda pärast COVID-19 pandeemiat.
Hinnanguline10,7 miljonit inimesthaigestus 2024. aastal tuberkuloosi, sealhulgas 54% meestest, 35% naistest ja 11% lastest ja noorukitest. Nende juhtude hulgas oli ligikaudu619 000 (5,8%)olid samaaegselt HIV-positiivsed ja390 000 (3,6%)olid multiresistentsed või rifampitsiiniresistentsed tuberkuloosihaiged (MDR/RR-TB).
Tuberkuloos põhjustas umbes1,23 miljonit surmajuhtumit2024. aastal, jäädes maailmas peamiseks nakkushaigustest tingitud surmapõhjuseks, edestades COVID-19-t. Pärast kolmeaastast tõusu aastatel 2021–2023 vähenes tuberkuloosi esinemissagedus maailmas 2024. aastal ligi 2%, mis peegeldab tuberkuloosiga seotud teenuste järkjärgulist taastumist.[1]
Geograafiliselt67% juhtudestolid koondunud kaheksasse riiki: Indiasse, Indoneesiasse, Filipiinidele, Hiinasse, Pakistanisse, Nigeeriasse, Kongo Demokraatlikku Vabariiki ja Bangladeshi.
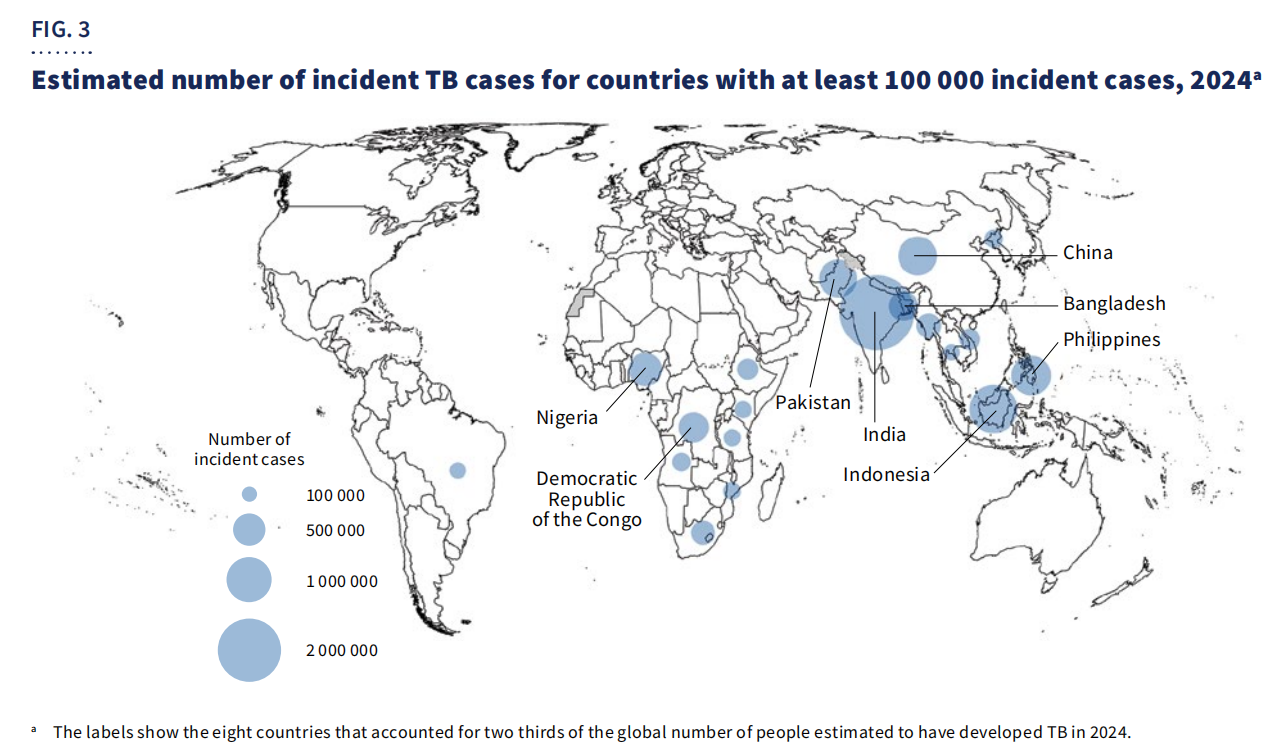
Vaatamata edusammudele on tuberkuloos endiselt HIV-positiivsete inimeste peamine surmapõhjus ja antimikroobse resistentsusega seotud suremuse peamine põhjustaja. Ülemaailmne rahastamine on jätkuvalt ebapiisav, kusjuures ainult5,9 miljardit USA dollaritsaadaval 2024. aastal – palju madalam kui22 miljardi USA dollari suurune aastane eesmärkseatud aastaks 2027.
Need arvud rõhutavad pakilist vajadust tugevdada tuberkuloosi tõrje programme kogu maailmas, keskendudes diagnostika kättesaadavuse laiendamisele, ravitulemuste parandamisele ja tuberkuloosi levikut soodustavate sotsiaalsete teguritega tegelemisele. Tuberkuloosi vastu võitlemine nõuab jätkuvalt tugevat rahvusvahelist koostööd ja poliitilist pühendumust, et saavutada tuberkuloosivastase strateegia eesmärgid.
Mycobacterium tuberculosis: patogenees ja klassifikatsioon
Mycobacterium tuberculosis (MTB/M. tuberculosis) on peamine ja levinum tuberkuloosi (TB) põhjustav patogeen. See võib inimkehasse sattuda hingamisteede, seedetrakti või kahjustatud naha ja limaskestade kaudu, nakatades mitmeid organeid ja põhjustades erinevaid TB vorme. Kopsu-TB, mis levib peamiselt piiskade kaudu, moodustab üle 80% TB juhtudest. Levinud sümptomiteks on köha, rögaeritus ja hemoptüüs. Pärast kopsudesse nakatumist võivad bakterid levida vereringe kaudu mitmesse süsteemi, mis võib viia skeleti-, kuseteede- või seedetrakti TB-ni.[2]
MTB kuulub perekonda Mycobacterium, mis hõlmab:
- Mycobacterium tuberculosis kompleks (MTBC): Koosneb muuhulgas M. tuberculosis'est, M. bovis'est, M. africanumist, M. canettiist ja M. microti'st. Kuigi M. tuberculosis on tuberkuloosi peamine põhjustaja, võivad haigust esile kutsuda ka M. bovis ja M. africanum.
- Mittetuberkuloossed mükobakterid (NTM).
- Leepra tekitaja Mycobacterium leprae.
Laboratoorsed diagnostilised lähenemisviisid
Täpne ja õigeaegne diagnoosimine on tuberkuloosi tõhusa tõrje seisukohast hädavajalik. Maailma Terviseorganisatsioon rõhutab, etKiired molekulaarsed diagnostikatehnoloogiad on tuberkuloosi avastamist põhjalikult muutnud, võimaldades patogeenide ülitundlikku ja spetsiifilist identifitseerimist ning samaaegselt ravimiresistentsuse tuvastamist[1].
- Mikroskoopia ja kultiveeriminee: Kultuur jääb tuberkuloosi diagnoosimise kuldstandardiks, kuna see võimaldab elujõulisi organisme lõplikult tuvastada ning toetab ravimtundlikkuse testimist ja genoomset analüüsi. Mycobacterium tuberculosis'e aeglase kasvukiiruse tõttu kulub tulemuste saamiseks aga tavaliselt 2–8 nädalat, mis piirab selle kliinilist kasulikkust kiireloomuliste otsuste tegemisel.
-Immunoloogiline testimine: Immunoloogilised meetodid, sealhulgas tuberkuliini nahatest (TST) ja interferoon-gamma vabanemise testid (IGRA), tuvastavad peremeesorganismi immuunvastuseid tuberkuloosiinfektsioonile. Kuigi need testid on kasulikud latentse infektsiooni tuvastamiseks, ei suuda need usaldusväärselt eristada aktiivset ja varasemat infektsiooni ning seetõttu on nende diagnostiline spetsiifilisus suure nakatumiskoormusega keskkondades piiratud.
-Molekulaardiagnostika (NAAT): DNA-põhiseid teste, näiteks nukleiinhapete amplifikatsiooni (NAAT), soovitatakse nende kõrge tundlikkuse ja spetsiifilisuse tõttu.
-Sihipärane järgmise põlvkonna sekveneerimine (tNGS): Sihipärased sekveneerimistehnoloogiad võimaldavad resistentsusega seotud mutatsioonide tuvastamist suure eraldusvõimega. WHO suunised soovitavad tNGS-i kui täiustatud vahendit ravimiresistentsuse tuvastamiseks pärast diagnoosimist, toetades täppisravi strateegiaid [3].
-Metagenoomiline järgmise põlvkonna sekveneerimine (mNGS): Metagenoomiline sekveneerimine võimaldab erapooletult tuvastada laia valikut patogeene ilma eelneva sihtmärgi valimiseta. See lähenemisviis on eriti väärtuslik keeruliste või ebaselgete kliiniliste stsenaariumide korral, sealhulgas segainfektsioonide ja immuunpuudulikkusega patsientide puhul, kus tavapärane diagnostika võib olla ebapiisav.
WHO rõhutab lisaks, et mikrobioloogiline kinnitus on oluline sobiva ravi alustamiseks ja patsientide tulemuste parandamiseks, rõhutades täiustatud molekulaardiagnostika integreerimise olulisust tuberkuloosi tõrje programmidesse [1].
Macro & Micro-Testi põhjalikud molekulaardiagnostika lahendused
1.TB ja ravimiresistentsuse multipleksne PCR-tuvastusTB
| Tootekood | Toote nimi | Sertifitseerimine |
| HWTS-RT001 | Mükobakteri tuberkuloosi DNA tuvastamise komplekt (fluorestsents-PCR) | CE |
| HWTS-RT137 | Mycobacterium Tuberculosis isoniaziidi resistentsusmutatsioonide tuvastamise komplekt (sulamiskõver) | CE |
| HWTS-RT074 | Mycobacterium Tuberculosis nukleiinhappe ja rifampitsiini resistentsuse tuvastamise komplekt (sulamiskõver) | CE |
| HWTS-RT102 | Nukleiinhappe tuvastamise komplekt, mis põhineb Mycobacterium tuberculosis'e ensümaatilise sondi isotermilisel amplifikatsioonil (EPIA) | CE |
| HWTS-RT144 | Külmkuivatatud mükobakteri tuberkuloosi kompleksi nukleiinhappe tuvastamise komplekt (ensümaatilise sondi isotermiline amplifikatsioon) | CE |
| HWTS-RT105 | Külmkuivatatud mükobakteri tuberkuloosi DNA tuvastamise komplekt (fluorestsents-PCR) | CE |
| HWTS-RT147 | Mycobacterium Tuberculosis nukleiinhappe ja rifampitsiini isoniasiidi resistentsuse tuvastamise komplekt (sulamiskõver) | CE |
Kui on tugev kliiniline kahtlus tuberkuloosile (TB),HWTS-RT147testi soovitatakse MTB-nakkuse ja multiresistentse tuberkuloosi (MDR-TB) kvalitatiivseks avastamiseks. See test tuvastab mutatsioonerpoB geen, mis viivad rifampitsiini (RIF) resistentsuseni ja mutatsioonidenikatG ja InhA geenid, mis on seotud isoniasiidi (INH) resistentsusega. See pakub tõhusat ühekordset testi nii MTB kui ka MDR-TB tuvastamiseks, hõlmates sisemist kvaliteedikontrolli vale-negatiivsete tulemuste minimeerimiseks, tagades kiired ja täpsed tulemused.
2.PTNseq sihipärane sekveneerimine hingamisteede patogeenide ja resistentsuse profiilide määramiseks
| Tootekood | Toote nimi | Spetsifikatsioon. |
| HWKF-TS0001 | PTNseq verevoolu nakkuse patogeeni geenide rikastamise komplekt | 24 testi/komplekt |
| HWKF-TS0002 | PTNseq kesknärvisüsteemi infektsiooni patogeensete mikroorganismide geenide rikastamise komplekt | 24 testi/komplekt |
| HWKF-TS0003 | PTNseq hingamisteede infektsiooni patogeenide geenide rikastamise komplekt | 24 testi/komplekt |
| HWKF-AT0003 | PTNseq hingamisteede infektsioonide patogeensete mikroorganismide automatiseeritud rikastusteegi ehituskomplekt (ONT) | 24 testi/komplekt |
| HWKF-TS0004 | PTNseq laia spektriga nakkuslike patogeenide geenide rikastamise komplekt | 24 testi/komplekt |
| HWKF-TS0005 | PTNseq ülilaia spektriga nakkuslike patogeensete mikroorganismide geenide rikastamise komplekt | 24 testi/komplekt |
| HWKF-TS0151 | Mükobakterite tüpiseerimise ja ravimiresistentsuse geenide rikastamise komplekt (mitmekordse amplifikatsiooni meetod) | 24 testi/komplekt |
Segatüüpi hingamisteede infektsioonide (sh ülemiste ja alumiste hingamisteede infektsioonid, tuberkuloos ja kroonilised hingamisteede haigused) korral või kui on vaja ravimiresistentsuse geenianalüüsi (nt kahtlustatav ravimiresistentne tuberkuloos),PTNseq seeria suunatud suure läbilaskevõimega geenide tuvastamisekssaab rakendada. Täiustatud suunatud sekveneerimise tehnoloogial põhinev PTNseq kasutab spetsiifiliste sihtjärjestuste rikastamiseks ülimultipleksset PCR-i, kombineerituna suure läbilaskevõimega sekveneerimise ja kolmanda põlvkonna nanopooride tehnoloogiaga patogeenide põhjalikuks identifitseerimiseks ja ravimiresistentsuse profiilimiseks.
Süsteem kasutab patenteeritud, suure spetsiifilise toimega praimereid sihtgeenide ultramultipleksseks amplifikatsiooniks. Patenteeritud andmebaasi ja intelligentsete bioinformaatika algoritmide toel pakub see täpset patogeenide identifitseerimist koos ravimiresistentsuse ja virulentsusgeenide analüüsiga. Sihipärane rikastamine vähendab peremeesorganismi DNA interferentsi, parandades tundlikkust kõrge inimpäritoluga proovides ja võimaldades keeruliste sihtmärkide, näiteksMycobacterium tuberculosis, seened, rakusisesed bakterid, RNA-viirused ja resistentsus- või virulentsusgeenid.
PTNseq saavutab avastamispiirinii madal kui 100 koopiat/mlja kaaned175 levinud hingamisteede patogeeni, sealhulgas 76 bakterit, 73 viirust, 19 seent, 7 mükoplasmat, samutiKlamüüdia, Riketsiaja 54 ravimiresistentsuse geeniPaneel hõlmab järgmistMycobacterium tuberculosiskeerulised ja peamised mittetuberkuloossed mükobakterid.
PTNseq seeria ühendab endas kõrge tundlikkuse kulutõhususega, parandades patogeenide tuvastamise määra ja toetades individuaalset antimikroobset ravi, aidates samal ajal leevendada antimikroobset resistentsust. Integreerituna täisautomaatse geenisekveneerimise teeki ettevalmistussüsteemiga (AIOS) pakub see sujuvat haiglasisest lahendust, mille tööaeg proovist tulemuseni on vaid 6,5 tundi.

3. Metagenoomiline sekveneerimine laia spektriga patogeenide tuvastamiseks
| Tootekood | Toote nimi | Spetsifikatsioon. |
| HWKF-MN0011 | Metagenoomse patogeeni tuvastamise komplekt (DNA-Illumina) | 24 testi/komplekt |
| HWKF-MN0018 | Metagenoomse patogeeni tuvastamise komplekt (DNA-MGI) | 24 testi/komplekt |
| HWKF-MN0021 | Metagenoomse patogeeni tuvastamise komplekt (DNA-ONT) | 24 testi/komplekt |
| HWKF-MN0012 | Metagenoomse patogeeni tuvastamise komplekt (RNA-Illumina) | 24 testi/komplekt |
| HWKF-MN0019 | Metagenoomse patogeeni tuvastamise komplekt (RNA-MGI) | 24 testi/komplekt |
| HWKF-MN0022 | Metagenoomse patogeeni tuvastamise komplekt (RNA-ONT) | 24 testi/komplekt |
| HWKF-MN0013 | Metagenoomse patogeeni tuvastamise komplekt (DNA+RNA-Illumina) | 24 testi/komplekt |
| HWKF-AYM0013 | Metagenoomse patogeeni tuvastamise automatiseeritud raamatukogu loomise komplekt (DNA+RNA-Illumina) | 24 testi/komplekt |
| HWKF-MN0020 | Metagenoomse patogeeni tuvastamise komplekt (DNA+RNA-MGI) | 24 testi/komplekt |
| HWKF-MN0023 | Metagenoomse patogeeni tuvastamise komplekt (DNA+RNA-ONT) | 24 testi/komplekt |
Kui kliiniline diagnoos on ebaselge,mNGS patogeeni suure läbilaskevõimega geenide tuvastaminesaab teha patsiendilt võetud erinevate proovide, sealhulgas bronhoalveolaarse loputusvedeliku, röga, kurguproovide, vere, pleuraefusiooni, mäda ja koeproovide põhjal. See lähenemisviis kasutab metagenoomse sekveneerimise tehnoloogiat, kus erinevad proovid läbivad sihipärase eeltöötluse, millele järgneb nukleiinhapete ekstraheerimine klaashelmeste ja seina seedivate ensüümide abil, suurendades ekstraheerimise efektiivsust. Sekveneerimine on kohandatud mitmele platvormile, tagades suure andmemahu mNGS-i parema tundlikkuse ja komplekti terviklikkuse saavutamiseks. Andmeid analüüsitakse ise loodud andmebaasi ja intelligentsete algoritmide abil, et tuvastadaüle 20 000 patogeeni, sealhulgas bakterid, seened, viirused ja parasiidid, andes teavet kahtlustatavate patogeensete mikroorganismide kohta. See meetod sobib raskesti diagnoositavate, kriitiliselt haigete või immuunpuudulikkusega patsientide jaoks, sealhulgas ...MägirattasõitkeerulinejaNTM, samuti segainfektsioonid. See parandab oluliselt patogeenide avastamise määra ja aitab suunata kliinilist sihipärast antibiootikumide kasutamist, võimaldades täpset infektsiooni diagnoosi.
Kokkuvõte
Kuigi on saavutatud märkimisväärset edu, on tuberkuloos endiselt suur ülemaailmne terviseprobleem, eriti ravimiresistentsuse, rahastamislünkade ja diagnostika ebavõrdse kättesaadavuse kontekstis.
WHO rõhutab, et kiire molekulaardiagnostika ja täiustatud sekveneerimistehnoloogiate kättesaadavuse laiendamine on tuberkuloosivastase strateegia eesmärkide saavutamiseks hädavajalik. Jätkuva innovatsiooni, investeeringute ja ülemaailmse koostöö abil ei ole tuberkuloosi kaotamine enam püüdlus, vaid saavutatav eesmärk.
Viited:
- Maailma Terviseorganisatsioon. Globaalne tuberkuloosiaruanne 2024/2025: diagnostiline testimine ja ravi.
- Maailma Terviseorganisatsioon. WHO käsiraamat tuberkuloosi ja ravimiresistentse tuberkuloosi avastamiseks mõeldud WHO soovitatud molekulaarsete kiirdiagnostiliste testide valikuks.
- Maailma Terviseorganisatsioon. WHO tuberkuloosi konsolideeritud juhised: moodul 3 – diagnoosimine (2024. aasta uuendus).
Postituse aeg: 24. märts 2026
